MET 14跳突在肺肉瘤样癌中更常见吗?精准检测带来治疗转机
一位65岁的男性患者,因咳嗽、胸痛就诊,CT发现肺部巨大肿块,穿刺活检病理结果令人心头一沉:肺肉瘤样癌。这是一种恶性程度极高的肺癌亚型,对常规化疗反应率低,预后极差。就在患者和家属几乎陷入绝望时,一份全面的二代测序基因检测报告带来了转机——报告明确提示存在“MET 14号外显子跳跃突变”。随即,患者开始接受针对性的MET靶向药物治疗,一个月后复查,肿瘤明显缩小,症状显著缓解。这个真实的案例引出了一个关键问题:MET 14跳突在肺肉瘤样癌中更常见吗? 答案是肯定的,而且这一发现正在改写这类“难治型”肺癌的治疗剧本。
什么是肺肉瘤样癌,它为何对传统化疗不敏感?
肺肉瘤样癌属于非小细胞肺癌的一个罕见亚型,约占所有肺癌的0.1%-0.4%。别看它发病率低,它的“脾气”可一点不小。在显微镜下,这种肿瘤同时具有上皮性癌和肉瘤样梭形细胞两种成分,后者赋予了它更强的侵袭、转移和复发能力。临床上,肺肉瘤样癌生长迅速,诊断时往往已是晚期,而且对以铂类为基础的化疗方案普遍耐药,患者的中位生存期很短,治疗选择非常有限。
 肺肉瘤样癌病理切片显微图像
肺肉瘤样癌病理切片显微图像
过去,医生们面对肺肉瘤样癌常常感到束手无策。它的驱动基因谱与常见的肺腺癌有很大不同,那些热门的EGFR、ALK突变在它身上并不多见。难道肺肉瘤样癌真的没有“弱点”可寻吗?随着基因检测技术的普及和深入,一个潜在的治疗靶点——MET 14号外显子跳跃突变,逐渐从迷雾中显现出来。
相比普通肺癌,肺肉瘤样癌中MET 14跳突的比例有多高?
这个问题直接关系到临床诊疗策略的制定。大量回顾性研究给出了清晰的数据:在普通的非小细胞肺癌群体中,MET 14跳突的总体发生率大约在2%-3%。然而,当研究目光聚焦到肺肉瘤样癌时,这个数字陡然升高。
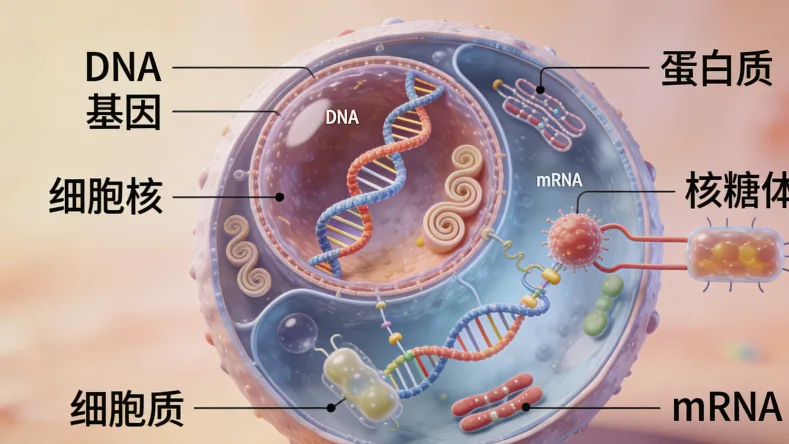
多项国内外研究一致表明,MET 14跳突在肺肉瘤样癌中的检出率显著高于肺癌平均水平,可达10%至30%,有些研究甚至报告了更高的比例。这意味着,每10位肺肉瘤样癌患者中,就可能存在1到3位携带MET 14跳突的患者。这个频率不仅远高于肺腺癌,也提示MET通路异常可能是驱动肺肉瘤样癌发生发展的重要机制之一。从生物学角度看,MET 14跳突会导致MET受体蛋白降解受阻,使其持续处于激活状态,犹如给癌细胞装上了“永动机”,不断刺激其增殖、存活和转移。因此,MET 14跳突在肺肉瘤样癌中更常见吗? 数据已经给出了肯定的回答,这不仅仅是一个流行病学现象,更是一个具有深刻治疗意义的生物学特征。
 MET 14号外显子跳跃突变示意图
MET 14号外显子跳跃突变示意图
针对MET 14跳突,肺肉瘤样癌患者有哪些靶向治疗选择?
检测出突变只是第一步,关键是如何将这一信息转化为患者的生存获益。上文案例中的患者,正是这一转化医学成功的缩影。过去十年,针对MET 14跳突的高选择性MET酪氨酸激酶抑制剂研发取得了突破性进展。
目前,已有数款MET抑制剂在全球或中国获批用于治疗携带MET 14跳突的晚期非小细胞肺癌患者,例如赛沃替尼、卡马替尼、特泊替尼等。这些药物能够精准地结合并抑制异常激活的MET蛋白,阻断下游致癌信号通路。临床研究显示,对于携带MET 14跳突的肺肉瘤样癌患者,使用MET靶向药能够带来较高的客观缓解率和持久的疾病控制,部分患者甚至可以达到肿瘤显著缩小或长期稳定,生活质量得到极大改善。这彻底改变了肺肉瘤样癌“无药可医”的困境,将其从“绝症”范畴拉入了“慢性病”管理的可能轨道。靶向治疗的成功,反过来也强力印证了进行基因检测的极端重要性。
面对肺肉瘤样癌,我们应如何进行全面的基因检测?
 MET抑制剂作用机制动态图
MET抑制剂作用机制动态图
基于以上认知,临床实践必须做出相应调整。对于所有新确诊的晚期或手术不可切除的肺肉瘤样癌患者,积极、全面地进行分子病理检测应成为标准诊疗流程的强制组成部分,而不是可选项。
检测方法上,强烈推荐使用基于组织或血液的二代测序技术。为什么是NGS?因为肺肉瘤样癌的驱动基因变异具有“罕见突变集中”的特点。除了MET 14跳突,还可能共存其他罕见突变,如KRAS、BRAF V600E、NTRK融合等。单一的PCR检测很可能漏掉这些潜在靶点。一个高质量的NGS检测panel能够一次性、平行地筛查所有这些重要基因,效率高且避免样本浪费。同时,鉴于肺肉瘤样癌也常伴有PD-L1高表达,检测时应同步进行PD-L1免疫组化检测,为后续可能的一线或后线免疫治疗提供依据。可以说,一份完整的分子图谱,是为肺肉瘤样癌患者制定“个体化作战方案”的基石。
肺肉瘤样癌虽然凶险,但分子生物学的发展为我们打开了新的窗口。MET 14跳突在肺肉瘤样癌中更常见这一事实,是精准医疗送给这类患者的一份关键礼物。未来的研究方向将更加深入,例如探索MET抑制剂与其他疗法(如免疫治疗、化疗、抗血管生成药物)的联合策略,以克服耐药、提升疗效;同时,针对继发性耐药机制的新药研发也在紧锣密鼓地进行中。对于临床医生和患者而言,首要且最关键的一步,就是树立精准检测的意识。只有通过检测,才能将那些隐藏在罕见肿瘤中的“靶点”暴露出来,将看似绝望的病例,转化为有药可治、长期生存的希望。这,正是现代肿瘤学不断追求的目标。
赵光 副主任医师
🏥 浙江大学医学院附属第一医院 · 妇产科
导语:肺肉瘤样癌——一种罕见且棘手的肺癌亚型
当一位患者被诊断为“肺肉瘤样癌”,无论是医生还是家属,心头都会一沉。这种肺癌亚型,听名字就带着几分不寻常。它确实罕见,在所有非小细胞肺癌中占比不足5%,但它的“恶名”却广为人知:侵袭性极强、生长迅速、对传统的化疗和放疗反应不佳,预后往往很差。面对这样的“硬骨头”,难道就无计可施了吗?当然不是。现代肺癌治疗早已进入精准时代,找到驱动肿瘤生长的“命门”基因,就能实现“精确打击”。这就引出了一个对肺肉瘤样癌患者至关重要的问题:MET14跳突在肺肉瘤样癌中更常见吗? 答案是明确的,而且这个答案,很可能为患者打开一扇全新的治疗之门。
详解:MET14跳突在肺肉瘤样癌中的发生率与特征
发生率对比:肺肉瘤样癌的MET14跳突频率显著更高
 肺肉瘤样癌病理切片显微图像
肺肉瘤样癌病理切片显微图像
在普通肺腺癌里,MET14号外显子跳跃突变(简称MET14跳突)的发生率大概在2%到3%之间,不算一个高频事件。但到了肺肉瘤样癌这里,情况就大不一样了。多项国内外权威研究都指向同一个结论:MET14跳突在肺肉瘤样癌中确实更常见,而且常见得多!
数据不会说谎。综合多项临床研究,肺肉瘤样癌患者中MET14跳突的检出率可以高达10%至30%,有些研究甚至报告了更高的比例。这个数字,是普通肺腺癌的5到10倍!为什么会有这么大的差异?这可能与肺肉瘤样癌独特的病理起源和生物学行为有关。这种肿瘤本身就具有“肉瘤样”分化特征,恶性程度高,其基因突变谱也更为特殊和集中。MET信号通路在细胞生长、存活中扮演关键角色,MET14跳突会导致MET蛋白降解受阻,持续激活下游通路,从而驱动肿瘤疯狂生长。在肺肉瘤样癌这个“恶劣土壤”里,这个突变似乎找到了更“适合”的环境。
所以,当我们在临床中面对一位肺肉瘤样癌患者,脑子里必须立刻绷紧一根弦:这位患者有相当高的概率携带MET14跳突,必须尽快明确!
检测必要性:为何肺肉瘤样癌患者应优先检测MET14跳突
 MET14跳突导致信号通路持续激活示意图
MET14跳突导致信号通路持续激活示意图
知道了它更常见,下一步就是行动。对于肺肉瘤样癌,传统的治疗手段效果非常有限。化疗的有效率低,免疫单药治疗也常常因为肿瘤突变负荷(TMB)等特征而反应不佳。这时候,基因检测就不再是“可选项”,而是“必选项”。
全面、准确的基因检测,是照亮治疗迷途的灯塔。尤其对于肺肉瘤样癌,检测panel必须涵盖MET exon 14跳跃突变。目前主流的二代测序技术完全能够精准捕获这一突变。通过检测,我们就能明确区分出那部分“幸运”的患者——他们虽然得了难治的亚型,却恰好拥有一个明确且有效的靶点。这直接决定了后续治疗是走传统的、效果不确定的老路,还是直接采用精准靶向的新路。可以说,一次检测,可能就改变了一位患者的整个生存轨迹。因此,国内外各大诊疗指南均强烈推荐对肺肉瘤样癌进行全面的分子检测,其中MET14跳突是核心靶点之一。
延伸:MET14跳突肺肉瘤样癌的靶向治疗现状与展望
治疗策略:MET抑制剂带来生存新希望
 普通肺癌与肺肉瘤样癌MET14跳突发生率对比柱状图
普通肺癌与肺肉瘤样癌MET14跳突发生率对比柱状图
确认了突变,武器库中就有了对应的“精确制导导弹”——MET抑制剂。这几年,针对MET14跳突的靶向药物发展迅速,像赛沃替尼、卡马替尼、特泊替尼等药物已经在国内外获批上市或进行临床研究。
这些药物给患者带来的改变是实实在在的。在临床研究中,对于携带MET14跳突的晚期肺肉瘤样癌患者,使用MET抑制剂后,肿瘤显著缩小的比例非常高,疾病控制率令人鼓舞,患者的无进展生存期和生活质量得到了显著改善。对比过去只能依靠化疗、效果却差强人意的局面,这简直是天壤之别。我印象中有位患者,确诊肺肉瘤样癌时已有多发转移,化疗效果不好,身体也快垮了。后来基因检测查出MET14跳突,用上靶向药后,肺部病灶明显缩小,转移灶得到控制,整个人精神状态和体力都恢复了,现在生活质量很高。这就是精准治疗的力量。
挑战与未来:关注耐药与联合治疗
当然,靶向治疗也非一劳永逸。和所有靶向药一样,MET抑制剂使用一段时间后,部分患者可能会出现耐药。耐药机制可能涉及MET基因的继发突变(如Y1230位点突变)或其他旁路激活。好在,针对这些耐药机制的新一代MET抑制剂已在研发中,为后续治疗提供了希望。
未来的研究方向会更加广阔。比如,MET抑制剂能否与免疫治疗、化疗或其他靶向药物联合,在肺肉瘤样癌中产生“1+1>2”的效果?这是非常值得探索的领域。毕竟肺肉瘤样癌太凶险,我们需要组合拳来制服它。此外,探索更有效的生物标志物来预测疗效和耐药,也是提高治疗精准度的重要一环。
总结与建议:精准检测,靶向攻坚
回到我们最初的问题:MET14跳突在肺肉瘤样癌中更常见吗? 是的,证据确凿,它在肺肉瘤样癌中的发生率显著高于其他肺癌类型,是一个至关重要的治疗靶点。
基于此,给出以下几点核心建议:
1. 检测先行,刻不容缓:对所有新确诊的肺肉瘤样癌患者(无论早期晚期),都应立即安排进行包含MET exon 14跳跃突变检测的全面二代测序基因检测。这是制定一切治疗策略的基石,绝不能省略或等待。
2. 阳性即用,首选靶向:一旦检测报告确认存在MET14跳突,对于晚期患者,应优先考虑使用MET抑制剂进行靶向治疗。这已经是当前标准且最有效的治疗选择。患者也应主动与主治医生沟通这一结果。
3. 积极参与临床研究:肺癌治疗进展日新月异,尤其是对于肺肉瘤样癌这类罕见亚型。符合条件的患者,可以关注并参与相关的新药或新方案临床研究,这可能是获得前沿治疗的机会。
4. 坚持多学科诊疗模式:肺肉瘤样癌的治疗需要肿瘤内科、胸外科、放疗科、病理科、影像科等多学科专家共同讨论,为患者制定从诊断、治疗到随访的全周期个性化方案。
肺肉瘤样癌虽险,但绝非绝路。抓住MET14跳突在肺肉瘤样癌中更常见这一特点,主动进行精准检测,我们就能在黑暗中找到那束最亮的靶向之光,为患者赢得更长的生存时间和更好的生活质量。这条路,我们已经走通,并且会越走越宽。
傅永 主治医师
🏥 中山大学附属第一医院 · 神经内科
MET14跳突在肺肉瘤样癌中更常见吗?—— 神经内科医师的专业解读
在肺癌的庞大谱系里,肺肉瘤样癌绝对算得上一个“硬骨头”。它罕见,却以恶性程度高、进展快、传统放化疗效果差而让医生和患者倍感棘手。面对这种困境,精准医学带来了破局的曙光——其中,MET14跳突在肺肉瘤样癌中更常见吗?这个问题的答案,直接关系到能否为患者找到一条有效的生路。
什么是肺肉瘤样癌与MET14外显子跳跃突变?
肺肉瘤样癌属于非小细胞肺癌的一个特殊亚型,病理切片下能看到肉瘤样的梭形细胞,长得就很有“攻击性”。临床上,它往往发现就是晚期,预后比普通腺癌、鳞癌差得多。过去治疗手段有限,但现在不一样了,我们有了靶向治疗这个武器。
 肺肉瘤样癌病理切片显微图像
肺肉瘤样癌病理切片显微图像
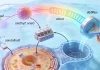
而MET14外显子跳跃突变,就是打开其中一个武器库的钥匙。MET基因是个重要的驱动基因,它编码的c-MET蛋白像细胞生长的“油门”。正常情况下,这个“油门”有松有紧。可一旦发生14号外显子跳跃突变,就好比油门的限速器坏了,导致c-MET蛋白不能被正常降解,信号持续激活,细胞就会不受控制地疯长,最终形成肿瘤。所以,找到这个突变,就意味着找到了一个明确的治疗靶点。
MET14跳突在肺肉瘤样癌中的发生率究竟如何?
直接回答大家最关心的问题:是的,MET14跳突在肺肉瘤样癌中的发生率显著高于普通非小细胞肺癌!
这不是凭空猜测,而是有扎实的研究数据支撑。在普通的肺腺癌里,MET14跳突的发生率大约在3%-4%。但到了肺肉瘤样癌这里,数字就完全不一样了。多项国内外研究给出了惊人的一致结论:肺肉瘤样癌患者中,MET14跳突的检出率可以高达20%甚至30%以上!有些研究甚至报道在特定人群里超过30%。这意味着,每10个肺肉瘤样癌患者里,就可能有两到三个是MET14跳突阳性。这个比例,是普通肺癌的好几倍。
 MET14外显子跳跃突变示意图
MET14外显子跳跃突变示意图
所以,当病理报告上写着“肺肉瘤样癌”时,医生和患者脑子里必须立刻敲响警钟:MET14跳突在肺肉瘤样癌中更常见吗?答案是肯定的,而且常见得多!这不再是一个小概率事件,而是一个必须常规筛查的高频事件。
为何肺肉瘤样癌中MET14跳突发生率更高?
为什么偏偏是肺肉瘤样癌?这背后可能藏着它独特的生物学“性格”。
肺肉瘤样癌本身具有高度的异质性和去分化特征,它的基因组通常很不稳定,更容易积累包括MET14跳突在内的多种驱动基因改变。有学者认为,这种突变可能参与了肿瘤向肉瘤样表型转化的过程,或者说,携带MET14跳突的肺癌细胞可能更具有侵袭和转移的“能力”,从而在演化中占据了优势,最终形成了我们看到的肉瘤样形态。这或许能部分解释,为什么这类患者病情往往更凶险——驱动突变本身就更强势,肿瘤的生物学行为自然也更恶劣。
从临床经验看,我们确实观察到不少肺肉瘤样癌患者确诊时肿块就很大,容易发生早期转移。现在回过头想,其中很可能就有相当一部分是MET14跳突在“作祟”。认识到这一点,对我们理解这种疾病的本质至关重要。
检测出MET14跳突对肺肉瘤样癌患者意味着什么?
这意味着治疗格局的彻底改变!对于晚期肺肉瘤样癌患者,如果检测出MET14跳突,那绝对是一个至关重要的“利好”消息。
过去,这些患者可能只能依赖化疗,效果有限且副作用大。但现在,他们有了明确的一线靶向治疗选择。针对MET14跳突的抑制剂,比如赛沃替尼、卡马替尼、特泊替尼等,已经在国内外获批上市。这些药物能够精准地抑制异常激活的c-MET通路,从而有效遏制肿瘤生长。
临床研究结果令人振奋。使用MET抑制剂后,相当一部分患者的肿瘤会显著缩小(客观缓解率高),病情得到长期控制(无进展生存期延长)。相比化疗,靶向治疗的有效率提升非常明显,而且患者的生活质量也更高,因为副作用谱系不同,往往更容易耐受。这从“无药可用”到“有药可治”,甚至是“有好药可用”的转变,完全得益于精准的基因检测。
所以,检测是第一步,也是最关键的一步。不做检测,这一切可能的机会都将被埋没。
总结与建议:精准检测,靶向攻坚
综合来看,MET14跳突在肺肉瘤样癌中更常见吗?数据已经给出了清晰的肯定答复。这种高发生率,既揭示了肺肉瘤样癌的部分致病机理,也为临床治疗指明了精准的方向。
给患者的建议非常明确:一旦被诊断为肺肉瘤样癌,无论处于早期还是晚期,都应立即与主治医生讨论进行全面的基因检测。不要只满足于常规的EGFR、ALK检测,一定要采用覆盖MET14跳突的下一代测序技术。这已经不是“可选项目”,而是“必选项目”,是决定后续治疗道路的基石。
给临床同行的提示是:面对肺肉瘤样癌这个诊断,我们的思维必须从单纯的病理诊断升级到“病理-分子整合诊断”。要主动、常规地将MET检测纳入诊疗流程。早期发现这一靶点,就能尽早为患者启用高效低毒的靶向治疗,真正改善这群难治性患者的生存预后。
肺癌的治疗已经进入“精准时代”,每一个独特的分子靶点都是一把钥匙。对于肺肉瘤样癌患者,MET14跳突正是这样一把可能打开生存之门的宝贵钥匙。别再错过它,从一次全面的基因检测开始吧!
沈康 主任医师
🏥 华中科技大学同济医学院附属同济医院 · 神经内科